El término onicomicosis (hongos en las uñas de los pies y las manos) describe una infección fúngica de la uña causada por dermatofitos, mohos no dermatofíticos o levaduras. Hay cuatro formas clínicamente distintas de onicomicosis. El diagnóstico se basa en el examen con CON, microscopía e histología. Muy a menudo, el tratamiento incluye terapia sistémica y local, recurriendo a veces a la extirpación quirúrgica.

Factores que contribuyen a los hongos en las uñas.
- Aumento de la sudoración (hiperhidrosis).
- Insuficiencia vascular. Violación de la estructura y tono de las venas, especialmente las venas de las extremidades inferiores (típica de la onicomicosis de las uñas de los pies).
- Edad. La incidencia de la enfermedad en humanos aumenta con la edad. En el 15-20% de la población, la patología ocurre entre los 40 y 60 años.
- Enfermedades de los órganos internos. Alteración de los sistemas nervioso, endocrino (la onicomicosis ocurre con mayor frecuencia en personas con diabetes) o inmunológico (inmunosupresión, en particular infección por VIH).
- Una masa ungueal grande, que consiste en una placa ungueal gruesa y el contenido debajo de ella, puede causar molestias al usar zapatos.
- Traumatización. Traumatismo constante en la uña o lesión y falta de tratamiento adecuado.
Prevalencia de la enfermedad
onicomicosis– la enfermedad de las uñas más común, que es la causa del 50% de todos los casos de onicodistrofia (destrucción de la placa ungueal). Afecta hasta al 14% de la población y tanto la prevalencia de la enfermedad en las personas mayores como la incidencia general están aumentando. La incidencia de onicomicosis en niños y adolescentes también está aumentando; la onicomicosis representa el 20% de las infecciones por dermatofitos en niños.
El aumento de la prevalencia de la enfermedad puede estar asociado con el uso de zapatos ajustados, un aumento en el número de personas que toman terapia inmunosupresora y el uso cada vez mayor de vestuarios públicos.
La enfermedad de las uñas generalmente comienza con tiña del pie antes de extenderse al lecho ungueal, donde la erradicación es difícil. Esta área sirve como reservorio para recaídas locales o propagación de la infección a otras áreas. Hasta el 40% de los pacientes con onicomicosis en los dedos de los pies tienen infecciones cutáneas combinadas, con mayor frecuencia tinea pedis (alrededor del 30%).
El agente causante de la onicomicosis.
En la mayoría de los casos, la onicomicosis es causada por dermatofitos, siendo T. rubrum y T. interdigitale los agentes causantes de la infección en el 90% de los casos. También se han documentado como agentes etiológicos T. tonsurans y E. floccosum.
Las levaduras y los mohos no dermatofitos como Acremonium, Aspergillus, Fusarium, Scopulariopsis brevicaulis y Scytalidium son la fuente de onicomicosis de los dedos de los pies en aproximadamente el 10% de los casos. Es interesante señalar que las especies de Candida son los agentes causantes en el 30% de los casos de onicomicosis de los dedos, mientras que los mohos no dermatofíticos no se encuentran en las uñas afectadas.
Patogénesis
Los dermatofitos poseen una amplia gama de enzimas que, actuando como factores de virulencia, aseguran la adhesión del patógeno a las uñas. La primera etapa de la infección es la adhesión a la queratina. Debido a una mayor descomposición de la queratina y la liberación en cascada de mediadores, se desarrolla una reacción inflamatoria.

Las etapas de la patogénesis de la infección por hongos son las siguientes.
Adhesión
Los hongos superan varias líneas de defensa del huésped antes de que las hifas comiencen a sobrevivir en los tejidos queratinizados. El primero es la adhesión exitosa de artroconidias a la superficie de los tejidos queratinizados. Las primeras líneas inespecíficas de defensa del huésped incluyen ácidos grasos en el sebo, así como colonización bacteriana competitiva.
Varios estudios recientes han examinado los mecanismos moleculares implicados en la adhesión de artroconidios a superficies queratinizadas. Se ha demostrado que los dermatofitos utilizan selectivamente sus reservas proteolíticas durante la adhesión y la invasión. Algún tiempo después de que se haya producido la adhesión, las esporas germinan y pasan a la siguiente etapa: la invasión.
Invasión
La traumatización y maceración son un ambiente favorable para la penetración de hongos. La invasión de los elementos germinativos del hongo finaliza con la liberación de diversas proteasas y lipasas, en general, diversos productos que sirven como nutrientes a los hongos.
La reacción del dueño
Los hongos enfrentan múltiples barreras protectoras en el huésped, como mediadores inflamatorios, ácidos grasos e inmunidad celular. La primera y más importante barrera son los queratinocitos, a los que se enfrentan los elementos fúngicos invasores. El papel de los queratinocitos: proliferación (para mejorar la descamación de las escamas córneas), secreción de péptidos antimicrobianos, citoquinas antiinflamatorias. Tan pronto como el hongo penetra más profundamente, se activan cada vez más mecanismos de protección inespecíficos.
La gravedad de la respuesta inflamatoria del huésped depende del estado inmunológico, así como del hábitat natural de los dermatofitos implicados en la invasión. El siguiente nivel de defensa es una reacción de hipersensibilidad de tipo retardado, causada por la inmunidad mediada por células.
La respuesta inflamatoria asociada con esta hipersensibilidad se asocia con destrucción clínica, mientras que un defecto en la inmunidad mediada por células puede provocar una infección fúngica crónica y recurrente.
A pesar de las observaciones epidemiológicas que indican una predisposición genética a la infección por hongos, no existen estudios moleculares probados.
Cuadro clínico y síntomas de daño en las uñas de los pies y las manos.
Hay cuatro formas clínicas características de infección. Estas formas pueden estar aisladas o incluir varias formas clínicas.
Onicomicosis subungueal distal-lateral
Es la forma más común de onicomicosis y puede ser causada por cualquiera de los patógenos enumerados anteriormente. Comienza con la invasión de patógenos en el estrato córneo del hiponiquio y el lecho ungueal distal, lo que resulta en una opacificación blanquecina o amarillo pardusca del extremo distal de la uña. Luego, la infección se propaga proximalmente por el lecho ungueal hasta la cara ventral de la placa ungueal.
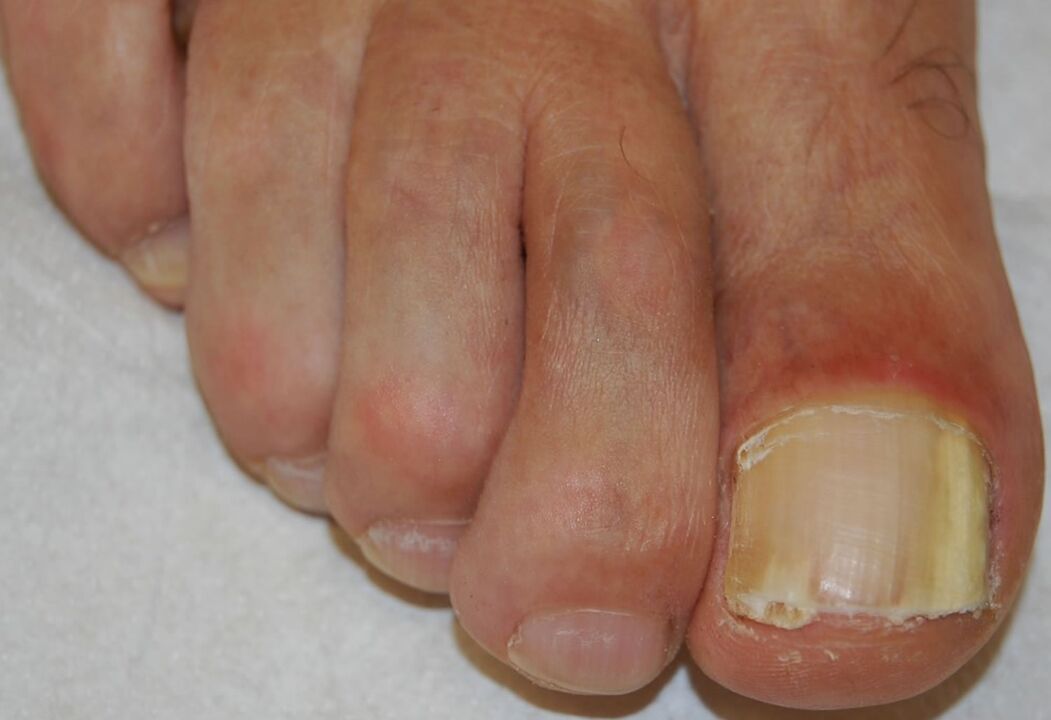
La hiperproliferación o la alteración de la diferenciación en el lecho ungueal como resultado de la respuesta a la infección causa hiperqueratosis subungueal, mientras que la invasión progresiva de la placa ungueal conduce a un aumento de la distrofia ungueal.
Onicomicosis subungueal proximal
Ocurre como resultado de una infección del pliegue ungueal proximal, principalmente por los organismos T. rubrum y T. megninii. Clínica: opacidad de la parte proximal de la uña con un tinte blanco o beige. Esta opacificación aumenta gradualmente y afecta a toda la uña, provocando finalmente leuconiquia, onicólisis proximal y/o destrucción de toda la uña.
Los pacientes con onicomicosis subungueal proximal deben ser examinados para detectar infección por VIH, ya que esta forma se considera un marcador de esta enfermedad.
Onicomicosis superficial blanca
Ocurre debido a la invasión directa de la placa ungueal dorsal y aparece como manchas bien definidas de color blanco o amarillo opaco en la superficie de la uña del pie. Los patógenos suelen ser T. interdigitale y T. mentargophytes, aunque también se conocen mohos no dermatofitos como Aspergillus, Fusarium y Scopulariopsis de esta forma. Las especies de Candida pueden invadir el hiponiquio del epitelio y eventualmente infectar la uña en todo el espesor de la placa ungueal.
Onicomicosis candidiasis
El daño a la placa ungueal causado por Candida albicans se observa exclusivamente en la candidiasis mucocutánea crónica (una enfermedad rara). Por lo general, todas las uñas se ven afectadas. La placa ungueal se espesa y adquiere varios tonos de color amarillo-marrón.
Diagnóstico de onicomicosis.
Aunque la onicomicosis representa el 50% de los casos de distrofia ungueal, es aconsejable obtener confirmación de laboratorio del diagnóstico antes de iniciar fármacos antimicóticos sistémicos tóxicos.
Los métodos más informativos son el estudio de masas subungueales con KOH, el análisis cultural del material de la placa ungueal y de las masas subungueales en agar dextrosa Sabouraud (con y sin aditivos antimicrobianos) y la tinción de recortes de uñas mediante el método PAS.
Estudiar con CON
Es una prueba estándar para sospecha de onicomicosis. Sin embargo, muy a menudo da un resultado negativo incluso con un alto índice de sospecha clínica, y el análisis cultural del material ungueal en el que se encontraron hifas durante el estudio con CON suele ser negativo.
La forma más confiable de minimizar los resultados falsos negativos debido a errores de muestreo es aumentar el tamaño de la muestra y repetir el muestreo.
Análisis cultural
Esta prueba de laboratorio determina el tipo de hongo y determina la presencia de dermatofitos (organismos que responden a los medicamentos antimicóticos).
Para distinguir patógenos de contaminantes, se ofrecen las siguientes recomendaciones:
- si el dermatofito se aísla en cultivo, se considera patógeno;
- Los mohos no dermatofíticos o los organismos de levadura aislados en cultivo son relevantes sólo si se observan hifas, esporas o células de levadura bajo un microscopio y se observa un crecimiento activo recurrente del patógeno del moho no dermatofítico sin aislamiento.
Análisis cultural, PAS: el método para teñir recortes de uñas es el más sensible y no requiere esperar los resultados durante varias semanas.
Examen patohistológico
Durante el examen patohistológico, las hifas se ubican entre las capas de la placa ungueal, paralelas a la superficie. En la epidermis se puede observar espongiosis y paraqueratosis focal, así como una reacción inflamatoria.
En la onicomicosis blanca superficial, los microorganismos se encuentran superficialmente en la parte posterior de la uña, mostrando un patrón de sus únicos "órganos perforantes" y elementos hifales modificados llamados "hojas mordidas". Con la onicomicosis por Candida, se observa invasión de pseudohifas. El examen histológico de la onicomicosis se realiza con tintes especiales.
Diagnóstico diferencial de onicomicosis.
| Más probable | A veces probable | Rara vez encontrado |
|---|---|---|
|
|
Melanoma |
Métodos de tratamiento para hongos en las uñas.
El tratamiento de los hongos en las uñas depende de la gravedad de la lesión ungueal, la presencia de tinea pedis asociada y la eficacia y los posibles efectos secundarios del régimen de tratamiento. Si la afectación ungueal es mínima, el tratamiento localizado es una decisión racional. Cuando se combina con dermatofitosis de los pies, especialmente en el contexto de diabetes mellitus, es imperativo prescribir terapia.
Medicamentos antimicóticos tópicos
En pacientes con afectación de la uña distal o contraindicaciones para la terapia sistémica, se recomienda la terapia local. Sin embargo, debemos recordar que la terapia local únicamente con agentes antifúngicos no es lo suficientemente eficaz.
Cada vez es más popular un barniz del grupo de las oxipiridonas, que se aplica diariamente durante 49 semanas, se logra la curación micológica en aproximadamente el 40% de los pacientes y la limpieza de las uñas (curación clínica) en el 5% de los casos de onicomicosis leve o moderada causada por dermatofitos. .
A pesar de su eficacia mucho menor en comparación con los fármacos antimicóticos sistémicos, el uso tópico del fármaco evita el riesgo de interacciones farmacológicas.
Otro fármaco, especialmente desarrollado en forma de esmalte de uñas, se utiliza 2 veces por semana. Es un representante de una nueva clase de fármacos antifúngicos, derivados de morfolina, activos contra levaduras, dermatofitos y mohos que causan onicomicosis.
Este producto puede tener tasas de curación micológica superiores respecto al barniz anterior; sin embargo, se necesitan estudios controlados para determinar una diferencia estadísticamente significativa.
Medicamentos antimicóticos para administración oral.
Se necesita un fármaco antimicótico sistémico en casos de onicomicosis que afecta el área de la matriz, o si se desea un tratamiento más corto o una mayor probabilidad de eliminación y curación. Al elegir un fármaco antimicótico, primero se debe tener en cuenta la etiología del patógeno, los posibles efectos secundarios y el riesgo de interacciones farmacológicas en cada paciente individual.
Un fármaco del grupo de las alilaminas, que tiene un efecto fungistático y fungicida contra los dermatofitos, Aspergillus, es menos eficaz contra Scopulariopsis. El producto no se recomienda para la onicomicosis por Candida porque muestra una eficacia variable contra las especies de Candida.
Una dosis estándar de 6 semanas es eficaz para la mayoría de las inyecciones en las uñas de los pies, mientras que se requiere un mínimo de 12 semanas para las inyecciones en las uñas de los pies. La mayoría de los efectos secundarios están relacionados con problemas del sistema digestivo, como diarrea, náuseas, cambios en el gusto y aumento de las enzimas hepáticas.
Los datos indican que un régimen de dosificación continua de 3 meses es actualmente la terapia sistémica más eficaz para la onicomicosis de las uñas de los pies. La tasa de curación clínica en varios estudios es aproximadamente del 50%, aunque las tasas de tratamiento son mayores en pacientes mayores de 65 años.
Medicamento del grupo de los azoles que tiene un efecto fungistático contra los dermatofitos, así como contra los mohos y levaduras no dermatofitos. Los regímenes seguros y eficaces incluyen dosificación en pulsos diarios durante una semana al mes o dosificación diaria continua, los cuales requieren dos meses o dos ciclos de terapia para las uñas de las manos y al menos tres meses o tres pulsos de terapia para las lesiones de las uñas de los pies.
En los niños, el medicamento se dosifica individualmente según el peso. Aunque el fármaco tiene un espectro de acción más amplio que su predecesor, los estudios han demostrado una tasa de curación significativamente menor y una mayor tasa de recaída.
Se producen niveles elevados de enzimas hepáticas en menos del 0, 5% de los pacientes durante el tratamiento y vuelven a la normalidad dentro de las 12 semanas posteriores al cese del tratamiento.
Medicamento que actúa fungistáticamente contra dermatofitos, algunos mohos no dermatofitos y especies de Candida. Este medicamento generalmente se toma una vez por semana durante 3 a 12 meses.
No existen criterios claros para el seguimiento de laboratorio de los pacientes que reciben los medicamentos anteriores. Tiene sentido realizarse un hemograma completo y pruebas de función hepática antes del tratamiento y 6 semanas después de comenzar el tratamiento.
Un medicamento del grupo grisano ya no se considera una terapia estándar para la onicomicosis debido al largo tratamiento, los posibles efectos secundarios, las interacciones entre medicamentos y las tasas de curación relativamente bajas.
Los regímenes de terapia combinada pueden producir tasas de eliminación más altas que la terapia sistémica o tópica sola. La ingestión de un fármaco de alilamina en combinación con la aplicación de un barniz de morfolina produce curación clínica y una prueba micológica negativa en aproximadamente el 60% de los pacientes, en comparación con el 45% de los pacientes que reciben solo un fármaco antifúngico de alilamina sistémico. Sin embargo, otro estudio no mostró ningún beneficio adicional al combinar un agente de alilamina sistémica con una solución de un fármaco de oxipiridona.
Otras drogas
La actividad fungicida demostrada in vitro para timol, alcanfor, mentol y aceite de eucalipto citriodora indica el potencial de estrategias terapéuticas adicionales en el tratamiento de la onicomicosis. Se puede utilizar una solución alcohólica de timol en forma de gotas sobre la placa ungueal y la hiponiquia. El uso de preparados tópicos con timol para las uñas produce curación en casos aislados.
Cirugía
Las opciones de tratamiento finales para los casos resistentes al tratamiento incluyen la extirpación quirúrgica de la uña con urea. Para eliminar más masas desmenuzadas de la uña afectada, se utilizan unas pinzas especiales.
Muchos médicos creen que el principal y primer método para tratar los hongos en las uñas es la eliminación mecánica de la uña. En la mayoría de los casos, se recomienda la extirpación quirúrgica de la uña afectada y, con menos frecuencia, la extirpación con parches queratolíticos.
Métodos tradicionales en la lucha contra los hongos en las uñas.
A pesar de la gran cantidad de recetas populares diferentes para eliminar los hongos en las uñas, los dermatólogos no recomiendan elegir esta opción de tratamiento y comenzar con un "diagnóstico casero". Es más prudente comenzar la terapia con medicamentos locales que hayan sido sometidos a ensayos clínicos y hayan demostrado su eficacia.
Curso y pronóstico
Los signos de mal pronóstico son el dolor que aparece debido al engrosamiento de la placa ungueal, la adición de una infección bacteriana secundaria y diabetes mellitus. La forma más beneficiosa de reducir la probabilidad de recaída es combinar métodos de tratamiento. La terapia para la onicomicosis es un camino largo que no siempre conduce a una recuperación completa. Sin embargo, no olvide que el efecto de la terapia sistémica es de hasta el 80%.
Prevención
La prevención incluyeuna serie de eventos, gracias al cual es posible reducir significativamente el porcentaje de infección por onicomicosis y reducir la probabilidad de recaída.
- Desinfección de objetos personales y públicos.
- Desinfección sistemática de zapatos.
- Tratamiento de pies, manos, pliegues (en condiciones favorables, localización favorita) con agentes antifúngicos locales según las recomendaciones de un dermatólogo.
- Si se confirma el diagnóstico de onicomicosis, es necesario visitar a un médico para control cada 6 semanas y al finalizar la terapia sistémica.
- Si es posible, en cada visita al médico se deben desinfectar las placas ungueales.
Conclusión
La onicomicosis (hongos en las uñas de manos y pies) es una infección causada por varios hongos. Esta enfermedad afecta la placa ungueal de los dedos de manos o pies. Al hacer un diagnóstico, se examina toda la piel y las uñas, y también se excluyen otras enfermedades que imitan la onicomicosis. Si hay alguna duda sobre el diagnóstico, debe confirmarse mediante cultivo (preferiblemente) o mediante examen histológico de recortes de uñas seguido de tinción.
La terapia incluye extirpación quirúrgica, medicamentos locales y generales. El tratamiento de la onicomicosis es un proceso largo que puede durar varios años, por lo que no se debe esperar la recuperación "con una sola pastilla". Si sospecha de hongos en las uñas, consulte a un especialista para confirmar el diagnóstico y prescribir un plan de tratamiento individual.

























